【動画】高額薬剤時代の病院経営とバイオシミラー ブックマークが追加されました

ナレッジ
【動画】高額薬剤時代の病院経営とバイオシミラー
~患者の安全を守り、国民皆保険を次世代に継承するためのデロイトの提案~
画期的な治療効果のあるバイオ医薬品は患者のQOLに多大な貢献をしている一方で、大変高額な薬価であることから病院経営や社会保障財政に大きな影響を与えています。そこでデロイトトーマツでは、バイオ医薬品に係るステークホルダーによるパネルディスカッションを開催し、これからどのように高額薬剤と付き合ってゆけばよいのかについて知見を深めました。医療業界に係る皆様にレポートいたします。
はじめに
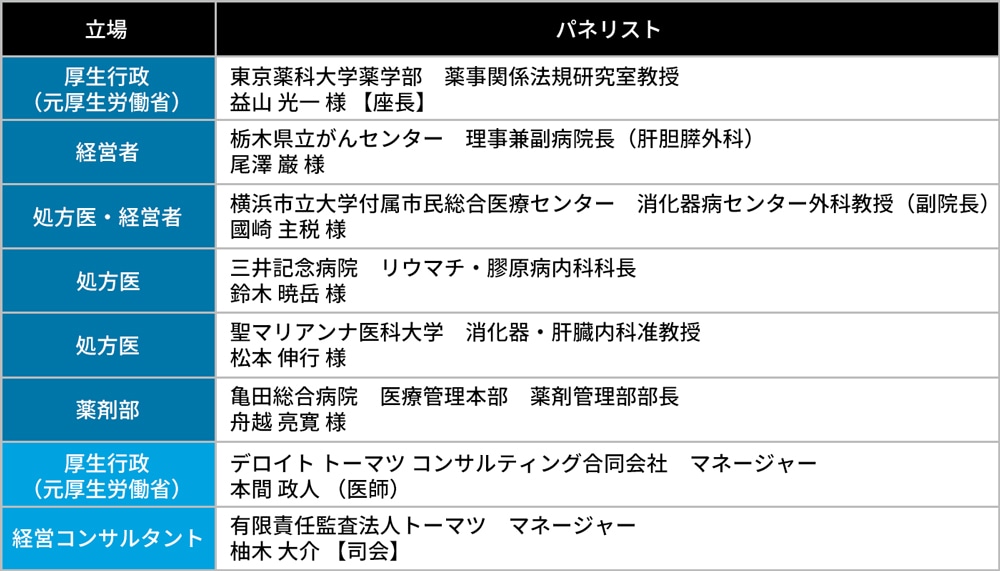
このフォーカスグループディスカッションでは、厚生行政(ポリシーメーカー)・病院経営者・処方医・薬剤師(薬剤部)の4つの立場・視点の医療関係者を招聘させていただき、本テーマについて活発な意見交換を行っていただきました。
▼ダイジェスト動画:高額製剤時代の病院経営とバイオシミラー
◆なぜこのパネルディスカッションを開催したのか~デロイトの問題提起
まず冒頭では、有限責任監査法人トーマツ アドバイザリー事業本部 ヘルスケアアドバイザリー パートナー 渡辺典之より、本パネルディスカッションの開催趣旨を説明させていただきました。
急速に少子高齢化が進む一方で、直近10年間にバイオ製剤に代表される画期的な高額薬剤が増加し続けている世の中において、国民皆保険制度はこれからも維持し続けられるのかという不安があり、デロイトとしては「国民・患者の安全を守ること」、そして「国民皆保険制度を次世代に継承すること」をいかに両立できるか、またその方法は何かについて問題提起させていただきました。
私どもは各パネリストの活発な意見交換が「日本の未来を変える一助としたい」という期待と狙いを表明させていただきました。
◆基調講演「後発医薬品80%時代までの10数年の足どり~制度がやり残したこと」
益山光一座長の基調講演では、厚生労働省在籍当時に取組まれていた後発医薬品の使用促進策の制度整備にまつわるご苦労を振り返っていただくとともに、当時から既にバイオ医薬品対策が必要との考えに基づきバイオ後続品の対策も始めていた経緯など、今だから言える裏話も織り交ぜながら大変興味深いご講演をいただきました。
講演骨子:
■医療費抑制を薬事行政の観点から出来ることは何か?~後発医薬品とバイオ後続品の経験
■「バイオ後続品の品質・安全性・有効性確保のための指針」等について
■後発医薬品とも違う?バイオ後続品(BS)の課題例 等

◆パネルディスカッション本編
【テーマ①後発医薬品80%時代で実現したことと残された課題は何か】
後発医薬品導入当時の臨床現場の状況や、賛成・反対どちらのスタンスであったか等お話しいただくと共に、ご自身の考え方や環境の変化といった、導入当時と現在の違いについてご意見をお伺いしました。
<パネリストの主要意見>
- 「当時いち早く後発品導入を進めていた聖マリアンナ医科大学であったが、内部からは自身の論文を根拠に先発品使用を訴える医師もいたように、現場は非常に苦しい思いをしていた記憶がある。そんな中、薬剤部長は根拠に基づいた説明で現場をまとめ上げていた。院内にはそういったリーダーシップを取る存在が必要であると感じる。」(松本)
- 「10年間という時間の積み重ねが製品の信頼性に繋がった。また実臨床では、電子カルテにより後発品処方に対する心的バリアが減ったことや、健康保険組合が患者向けに配布した後発品のパンフレットによる効果等、様々な施策が相互に影響したと考える。」(鈴木)
- 「大学病院では導入のタイミングが遅く、他施設共同研究での扱い等気になる部分はあったが、使用経験が増えるにつれ徐々に抵抗感はなくなった。採用については、当初は処方医に相談があったが、現在は採用後の報告という形で薬剤部主導での採用が行われている。」(國崎)


【テーマ②高額薬剤時代のバイオシミラーへの期待と普及への問題点】
経営者、薬剤師の立場からそれぞれ所属する病院の事例を元に、高額薬剤が病院経営に与えている現状や課題をご紹介いただきました。またバイオシミラーの普及が進まない要因として、「高額療養費制度や難病医療費助成制度があることにより患者に経済的メリットがないこと」や「後発品とは異なる製剤特性」、「ガイドライン上で使用が明記されていない問題」等、バイオシミラー特有の課題が多数挙げられました。処方医の立場からは、これに派生して起こる臨床現場の問題について、実例を交えてお話しいただきました。
<パネリストの主要意見>
- 「薬価改定があっても購入価は変わらない上に、消費税により薬価差益は殆ど生まれない。高額薬剤は在庫金額が増えるだけでなく、キャッシュフローへの影響も大きいため経営を圧迫する。現在は薬剤部と財務課で院内薬剤費の試算をして後発品等の採用が進められている。」(尾澤)
- 「高額なバイオ医薬品では薬価差益がほぼ取れない上に、病院持ち出しで保存に必要な冷蔵庫を購入しなければならず、バイオ医薬品に関わる管理コストは見えないうちに膨らんでいる。また現状先発品を使っている患者への使用は推奨されていないため、新規患者に備えた在庫量のコントロールが難しい。ガイドラインでバイオシミラー使用の明記がないことも使用の足かせとなっているが、NICEやEMA等、欧州のエビデンスを薬剤師から医師に提供することで賛同を得られるようになってきた。一方で、患者によってはバイオシミラーに切替えることで高額療養費制度の適用が外れ、自己負担額が増加するケースがあるため、患者個別に治療費の試算が必要である。」(舟越)
- 「糖鎖構造が作用に影響するのではという先入観がある一方で、抗体医薬品であれば効果に関わるのはエピトープの構造であるため、バイオシミラーでも有効性に差はないのではないか。」(松本)
- 「欧州では使用が積極的に進んでいるので、その事例と共に患者へ提案をしてみるも断られてしまう。高額療養費制度を用いている患者へのメリットの少なさや、認知度の低さ、抗体製剤自体敷居が高い中バイオシミラーに抱く不安、といった様々な要因で実臨床での使用が進まない。」(鈴木)


【テーマ③これからも国民皆保険制度を維持し続けるためにできること】
「現行制度の下すぐに着手できる取組み」と、「国民皆保険制度維持のための長期的な取組み」の大きな二つの観点について、様々な意見が飛び交いました。病院内の各ステークホルダーが一堂に会すること、そして診療科を越えたディスカッションにより、本テーマ解決に繋がる新たな手がかりが見出されました。
<各パネリストの意見>
- 「処方率向上のためG-CSF製剤のバイオシミラーを推奨薬としてレジメンに組込んだことで、院内で複数採用されていた先発品を削減することが出来た。また、将来を見据えてオーダーメイド医療やACP(アドバンスケアプランニング)等、医療の内容を患者自身が理解して、考え、選択することを今のうちから積極的に行う必要があるのではないか。」(尾澤)
- 「一つの薬剤が高額であるバイオ医薬品において、バイオシミラーにより薬剤費がかなり抑えられるのであれば、患者・病院双方への大きなメリットとなる。効果や安全性が担保された製品を世に送り出すためには、製薬企業の努力も必要になると感じた。」(國崎)
- 「同じ疾患を持つ患者同士の生の声は大変尊重される。今後患者団体等でバイオシミラーの使用割合が増えれば、そこを起点に一気に広まる可能性はあると考える。患者同士の横の繋がりがあれば、医師が勧めた時の抵抗感も減るのではないか。」(鈴木)
- 「医師と薬剤師で協力するだけでなく、病院一体となって取組む必要があると感じた。また処方後の評価は、医師と薬剤師で厳密に行うだけでなく、結果を患者とも共有するといった今までとは異なる形も取り入れる流れになるかもしれない。」(舟越)
- 「疾患知識が深く、発信源となる患者に集中的に情報提供を行うのは非常に有用であると感じた。また、高額療養費制度や難病医療費助成制度による患者の経済的メリットの欠如する状況にあっては、国民皆保険制度を維持していくために、医療者、患者の全てがプレイヤーとしての意識を持つことが大切であることを再認識した。」(松本)

◆座長の総括
- (高額療養費制度等がある)現行制度下では患者自身の自己負担軽減といったジェネリックのような手法での促進は難しいので、患者や患者会の方々に国民皆保険制度存続の危機感や、それを次世代に継承するための情報提供をしていくことが必要ではないか。
- 制度ができたとしても、実態として臨床現場で積極的に使用していくためにはまだまだ課題も多くすぐには実効性が上がらないことが予想されるため、まずは進めやすい疾患領域からバイオシミラーの導入を検討してはどうか
- その場合、薬剤師は責任を持って、医薬品の情報収集および医師への情報提供を行うことが重要ではないだろうか
- 引き続きデロイトにはバイオシミラーに限らず高い医療をどうしていくか考える場を設けていただきたい。

◆まとめ
これまで国全体で取組んできた後発医薬品使用促進の10数年の経験値は、着実に日本の医療関係者に蓄積されていることが実感できたパネルディスカッションでした。
そもそも厚生行政・病院経営者の立場であれば経済性を求めるのは当然のことです。また、処方医が治療効果と患者の経済的負担に配慮する立場であることも想定していました。しかし、現在の処方医は、治療効果の高い新薬を積極的に使用するのと同じくらい社会保障システムや病院経営の継続性は重要であるとの強い認識を持っており、医療の質と経営・経済性のバランス感覚を持ちながらも、実態としてはある疾患領域の患者に対してはバイオシミラーを処方するメリットがないことが大きな課題となっていました。
これに対して我々デロイトでは、「当面できること・やるべきこと」と「本来あるべき制度設計・整備」との2つの時間軸の中で、今回は前者の「明日からできること」について現場の皆様に緊急的にご議論いただきました。
その成果は益山座長がおまとめの通りですが、我々は特にこれから薬剤部がいかに責任を持って病院経営と処方医を支えていけるかにかかっているのではないかと考えております。また、患者の治療費を計算するためには薬剤部だけでは対応できないため、医事課も含めてバイオシミラーの導入体制を整えていくこともディスカッションの中では話題に上りました。
このように病院の中で起きている課題に対しては、1経営者、1部門、1人の医師だけで解決できることではなく、それぞれが協力しあって患者のことをしっかり考えながら実現していくべきものであるということが再認識されたフォーカスグループディスカッションとなりました。
デロイト トーマツ グループはヘルスケア業界の事業継続と発展のために、今回得られた貴重な意見を元に次回(第2回)も新たな発見が得られるような座組とテーマ選定を行い、医療関係者の皆様に情報発信したいと考えております。
本件に関するお問合せ先
有限責任監査法人トーマツ
リスクアドバイザリー事業本部 ヘルスケア
柚木 大介|シニアマネジャー
髙林 由貴
E-mail : dthc_surveyinfo@tohmatsu.co.jp
※上記の社名・役職は 2020/09時点のものとなります。
関連サービス
ライフサイエンス・ヘルスケアに関する最新情報、解説記事、ナレッジ、サービス紹介は以下からお進みください。
ライフサイエンス・ヘルスケア:トップページ
■ ライフサイエンス
■ ヘルスケア

その他の記事
デンマークの自治体改革と医療制度改革から学ぶ
経営コンサルタントも大注目、世界有数の社会福祉国家デンマークの進める一大改革をご紹介します