病院の再編・統合と医療の質の関連性 ブックマークが追加されました

ナレッジ
病院の再編・統合と医療の質の関連性
近年、公立・公的病院を中心に病院の再編・統合が進んでいます。一方、患者にとって肝心の「医療の質」に、再編・統合はどのような影響を及ぼすのか、実際に2つの病院が1つの病院に統合した公立病院のデータをもとに検討します。
はじめに
近年、公立・公的病院を中心に病院の再編・統合が進んでいる。厚生労働省は、2019年6月21日の「地域医療構想に関するワーキンググループ」の中で、公立・公的医療機関等の「具体的対応方針」として、「役割の代替可能性がある」、「再編統合の必要性について特に議論する必要がある」という視点から検証するとしており、今後も公立・公的病院を中心に再編統合が進んでいくとみて間違いないだろう。
公立・公的病院が再編・統合を選択する理由として、次の4点が考えられる。
① 医療資源不足
② 地域住民のニーズとのミスマッチ
③ 制度的な要請
④ 収益減少による経営難
(参照:医療機関における再編・統合の潮流)
一方、患者にとって肝心の「医療の質」に、再編・統合はどのような影響を及ぼすであろうか。実際に2つの病院が1つの病院に統合した公立病院のデータをもとに検討してみたい。
検討に当たっては、2013年までに経営統合し、統合後5年を経過した3つの病院を対象とした(出所:公営企業年鑑及び中央社会保険医療協議会診療報酬調査専門組織資料)。
統合前2病院の合計人数を超える医師の確保
そこで、統合により、医師数は増える傾向があるのかを確認してみる。
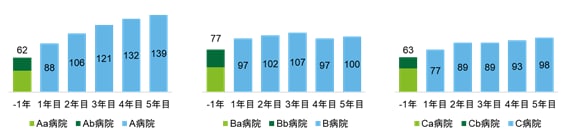
統合した3病院ともに、統合後の医師数は統合前の2つの病院の合計医師数より増えている。
A病院は統合前のAa病院、Ab病院の合計で62人だった医師数が、統合初年度で88人になり、統合5年目では統合前の2倍を超える人数になった。
B病院、C病院も同様に、統合前のBa病院とBb病院、Ca病院とCb病院の合計よりも、統合後の医師数を増やしている。
公立病院の統合は、検討を始める時点から医師を派遣している大学が関与しているケースは多い。大学としても送り先が分散しているよりもまとまっている方が、1つの診療科に多くの人数を送ることができる。臨床を行う上でも、教育の面でも充実させやすいといえるだろう。大学として重要な病院としての評価が得られれば、医師を確保しやすくなる可能性がある。
- 統合前年、統合後における年度別常勤医師数推移
(統合前年を-1年、統合初年度を1年目としている)
様々な疾患に対応し、カバー率係数が増加する
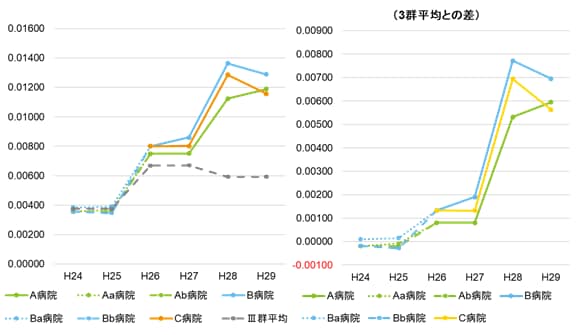
様々な疾患への対応を評価する指標である機能評価係数Ⅱのカバー率係数にどのような変化があったのかを見てみる。
年度別のカバー率係数の推移と、DPCにおけるⅢ群病院(平成30年度以降はDPC標準病院群)の平均との差を示す。
なお、今回対象とした3病院は、全期間Ⅲ群病院である。
統合後、どの病院も概ね右肩上がりにカバー率係数が上がっており、様々な疾患に対応した入院医療を行ってきたことが分かる。医師数の増加が主な要因と考えられるが、多くの疾患に対応できるようになったことは地域医療にとって良い影響を与えているといえるだろう。
- 年度別カバー率推移
在院日数の変化
医療の質の評価指標として在院日数についても検討してみる。平均在院日数は、A病院、B病院は、統合前後を比較して平均在院日数が短縮している。統合初年度に10日前後まで短縮したB病院は短い在院日数を維持し、A病院、C病院は統合後経年的に在院日数が短縮している傾向が見られる。ケースミックスによる影響が考えられるため、診断群分類ごとの在院日数の短さを評価する効率性係数についても推移を確認した。他のⅢ群病院の平均との差が年々拡大している傾向にある。
在院日数の短縮は、病床稼働率の向上により在院日数を短くコントロールする必要が生じた、周辺の医療機関との連携が強固になり短期に転院するようになった、クリニカルパスの標準化が進んだ等、様々な要因が考えられる。統合がそうした在院日数短縮の要因に対して後押ししているのではないだろうか。
- 年度別平均在院日数の推移
- 年度別効率性係数の推移
一方で患者にとってのデメリットも
患者にとっての最大のデメリットは、なんといっても交通アクセスの悪化であろう。これまで2か所に在った病院が1か所になることにより、多くの住民にとって交通アクセスは悪化する。さらに、統合により病院規模が大きくなった場合、400床を超えると紹介状のない初診に対して選定療養費がかかるため、フリーアクセスの悪化も生じる。交通アクセス、フリーアクセスの悪化が、患者にとっての最大のデメリットといってもよいのではないだろうか。近くにあった病院が遠くなることへの抵抗を示す住民はいるかもしれない。
しかし、病院統合に建て替えのタイミングが影響している場合、自家用車の普及やバイパス整備等道路環境も良くなっているケースが多い。今後、自動ブレーキや自動運転等、自動車の安全性向上により、よりアクセスの問題は解決されていくことだろう。もっとも、バスの路線の変更等、自家用車を持たない患者への配慮も必要となる。
まとめ
今回の分析により、データで分かる範囲ではあるが、公立・公的病院の再編・統合が医療の質の面でメリットがあるとの示唆が得られた。
デロイト トーマツ グループは、これまでに多くの病院再編・統合に関わってきた。中には住民を中心に反対活動が起こったケースもあったが、一方で、患者・住民にとってデメリットを上回る医療の質の向上があったとも感じている。大学から一目置かれ、多くの医師が派遣されるだけでなく、信用が高まり優秀な医療スタッフが集まる、複数の自治体の資金的支援により高度な医療機器を整備できる等、より良い医療が提供されるようになっている。
厚生労働省は公立・公的病院の再編を促すために、公立・公的病院について、「特に再編・統合の議論が必要」と判断した場合、病院名を公表する方針を出している。今後も公立・公的病院の再編・統合は進んでいくだろう。患者・住民にとっては、交通アクセス、フリーアクセスの悪化から病院の再編・統合に対して抵抗感が少なからずあろうと思われるが、肝心の医療の質向上につながることもぜひ地域住民には知っていただきたい。

その他の記事
地域医療再編の先駆者・リーダーに聞く成功の軌跡 その1
自治体病院等の統合再編事例(奈良県・南和医療圏の事例)
地域医療再編の先駆者・リーダーに聞く成功の軌跡 その2
自治体病院等の統合再編事例(兵庫県・北播磨医療圏の事例)